Les traitements
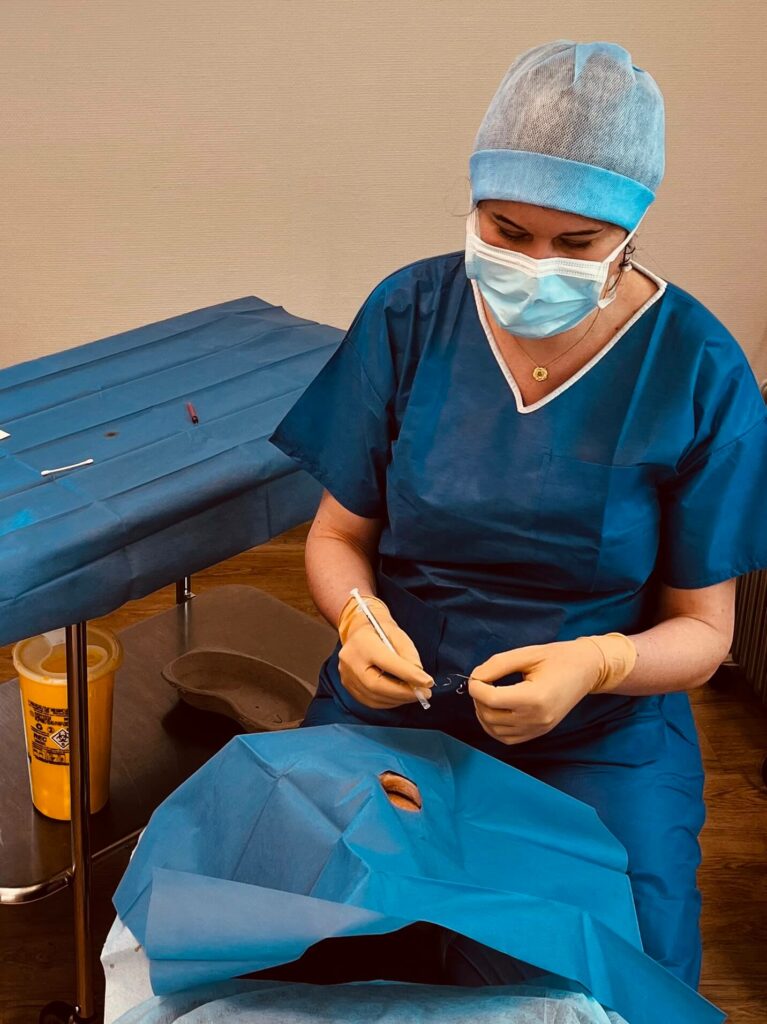
Les injections intravitréennes sont des injections administrées directement dans le corps vitré de l’œil, une substance gélatineuse remplissant la partie arrière du globe oculaire, devant la rétine.
Elles sont utilisées pour traiter des maladies rétiniennes telles que la dégénérescence maculaire liée à l’âge (DMLA) exsudative (ou humide), l’œdème maculaire diabétique, l’œdème maculaire des occlusions veineuses rétiniennes.
Les médicaments injectés peuvent être :
- les anti-VEGF (sous la forme d’un liquide transparent) (ranibizumab, aflibercept, faricimab, brolucizumab) qui inhibent la croissance anormale de vaisseaux sanguins, et diminuent l’hyperperméabilité des vaisseaux.
- les corticoïdes sous la forme d’implant à libération prolongée (dexamethasone, acetonide de fluocinolone) pour réduire l’inflammation et diminuer l’hyperperméabilité des vaisseaux.
L’injection intravitréenne est réalisée par le Dr Amélie Lecleire-Collet ou le Dr Joël Uzzan dans des conditions stériles. Le patient est allongé et des gouttes anesthésiantes sont mises dans l’œil. La surface de l’œil est désinfectée avec un antiseptique, de la bétadine. L’ophtalmologiste pose ensuite un champ stérile autour de l’œil, et met en place un blépharostat pour maintenir les paupières ouvertes et éviter le clignement. Le site d’injection est repéré à 3-4 mm du limbe scléro-cornéen. L’ophtalmologiste utilise une aiguille fine pour injecter le médicament (liquide transparent) dans le vitré. Le volume injecté est faible pour limiter l’augmentation de la pression intraoculaire. La surface de l’œil est ensuite rincée au sérum physiologique.
Si le traitement choisi est un corticoïde, la prise en charge est la même à la différence qu’il s’agit d’un petit implant qui est injecté dans le vitré, à l’aide d’un injecteur prérempli.
L’injection intravitréenne est un geste très fréquemment réalisé, aux complications très rares. Les désagréments, bénins, peuvent être une sensation d’inconfort oculaire, de grains de sable de durée généralement courte, survenant après l’injection, liés aux collyres administrés (collyres anesthésiants et bétadine qui peuvent altérer temporairement la surface oculaire). L’infection de l’œil (endophtalmie) est heureusement rarissime (fréquence d’environ 1/5000 injections).
Le rythme du traitement dépend du médicament utilisé et de l’évolution de la maladie.
Principe du laser et appareils

Les appareils de laser utilisés pour les traitements de la rétine sont des lasers YAG à fréquence doublée produisant une lumière de longueur d’onde 532 nm.
Ces appareils sont des « lasers multispots », car ils peuvent produire plusieurs impacts, d’une durée très courte (10 ms), en un seul déclenchement, permettant ainsi de traiter l’œil plus rapidement et avec moins de douleur.
Nous utilisons au Centre Rétine Mathilde le laser multispots Easyret® de Quantel Medical.
La lumière laser de longueur d’onde spécifique produit de la chaleur, qui va être absorbée par les tissus cibles et générer une micro-brûlure (photocoagulation). On peut traiter soit les vaisseaux (anomalies vasculaires comme les microanévrismes) soit l’épithélium pigmentaire, situé sous la rétine neurosensorielle (qui contient de la mélanine absorbant l’énergie lumineuse) et par contiguïté, la rétine externe (photorécepteurs, cônes et bâtonnets).
Indications de traitement par laser rétinien
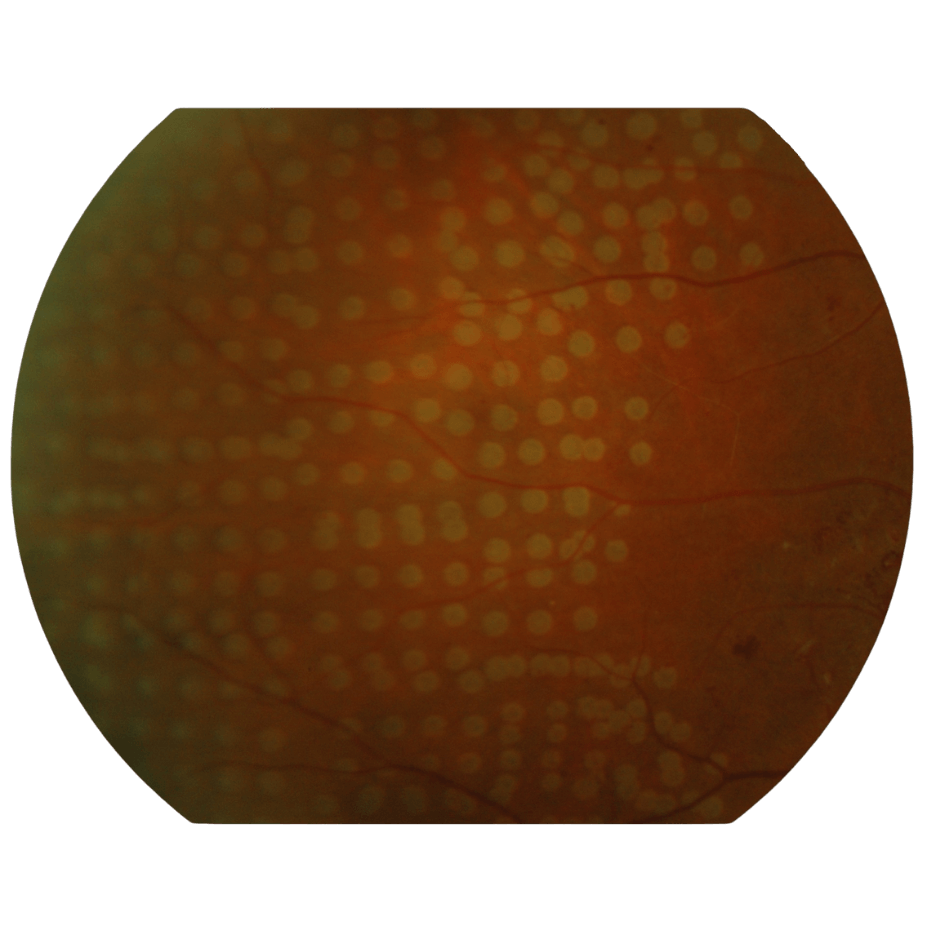
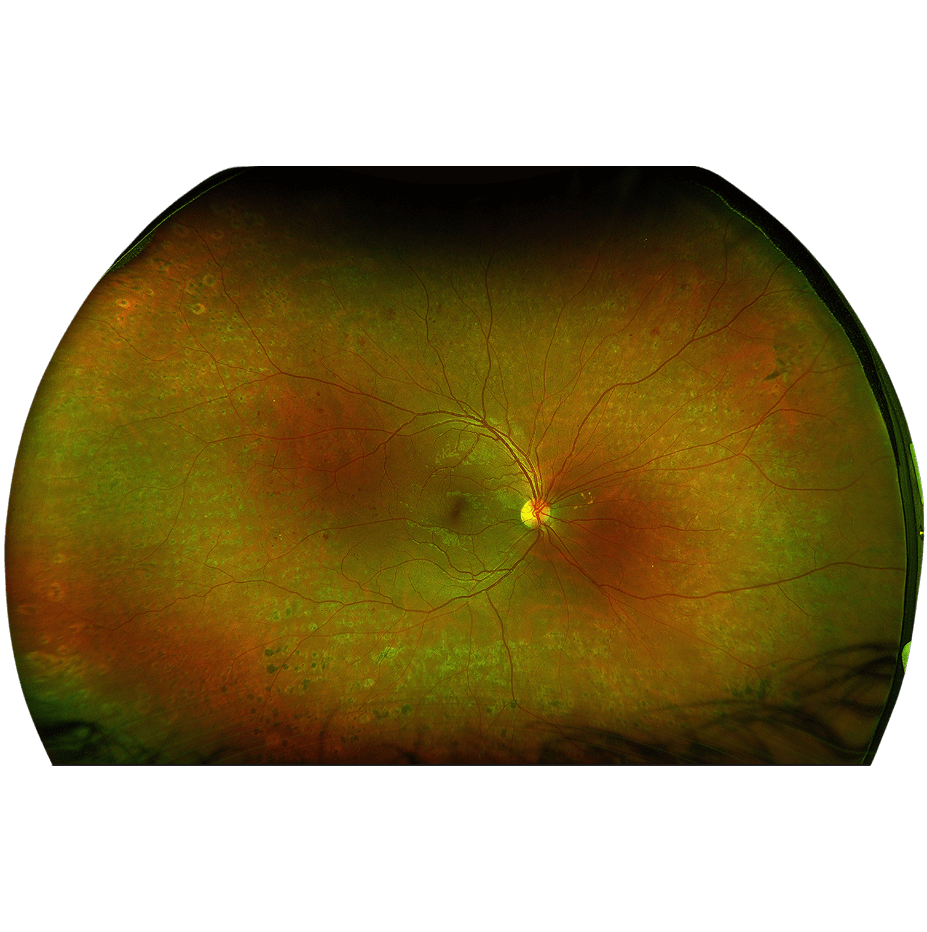
Les indications de traitement par laser rétinien sont :
- les maladies vasculaires de la rétine dans lesquelles se produit une ischémie (c’est à dire un manque d’oxygénation de la rétine) importante, souvent en complément des injections intravitréennes. Le principe est la destruction partielle des zones de rétine ischémiques, qui sont délétères, car à l’origine notamment de la sécrétion de facteurs de croissance favorisant l’apparition de vaisseaux anormaux.
Les principales maladies concernées sont : la rétinopathie diabétique et les occlusions veineuses rétiniennes.
Au cours de la rétinopathie diabétique proliférante, on réalise un traitement laser de toute la périphérie de la rétine (en préservant le centre de la rétine) qui s’appelle la panphotocoagulation rétinienne (PPR). Les effets secondaires peuvent inclure une diminution de la vision périphérique et nocturne, ainsi qu’un éblouissement temporaire.
- Le ciblage direct de certaines anomalies vasculaires comme les microanévrismes, permettant leur occlusion. Cela concerne principalement les œdèmes maculaires diabétiques à composante focale et certains œdèmes des occlusions de branche veineuse rétinienne.
- Les déchirures rétiniennes, qui peuvent, si elles ne sont pas traitées, conduire à un décollement de rétine. Le traitement par laser permet la réalisation d’une cicatrice solide autour de la déchirure.
la liste ici n’est pas exhaustive et d’autres pathologies rétiniennes peuvent être traitées par laser : vascularites occlusives,…
Déroulement de la séance de laser rétinien
Des collyres vous ont été prescrits afin de permettre une dilatation pupillaire suffisante pour accéder au fond d’œil. Un seul œil est généralement traité.
En début de séance, une anesthésie locale par collyre est réalisée. Le patient est assis devant l’appareil, le visage est calé grâce à un appui frontal et à une mentonnière.
Les Dr Joël Uzzan ou Amélie Lecleire-Collet procèdent à la séance de laser grâce à une lentille de contact qui est posée sur l’œil. La durée de la séance varie généralement de 5 à 15 mn. La sensibilité aux impacts de laser est variable selon les patients et l’indication, de non sensible à modérément douloureuse.
Il est possible de repartir seul, à condition de ne pas conduire, car la vision de l’œil traité sera transitoirement floue pendant quelques heures (durée de la dilatation pupillaire).
Le nombre de séances peut varier d’une à 4-6 séances par œil, en fonction de la pathologie et du nombre d’impacts réalisés par séance.
Ces traitements par laser du segment antérieur sont réalisés avec le laser YAG «classique», qui émet une longueur d’onde de 1064 nm. Nous utilisons au Centre Rétine Mathilde le laser Tango Neo® d’Ellex.

La capsulotomie au laser YAG
Il s’agit d’une procédure utilisée pour traiter l’opacification capsulaire postérieure du cristallin, qui survient relativement souvent après une chirurgie de la cataracte (seule la capsule du cristallin est conservée après chirurgie de la cataracte). Cette opacification entraine une vision floue ou trouble, ressemblant à la vision antérieure avec une cataracte.
Des collyres vous ont été prescrits pour dilater la pupille. Le patient est assis devant l’appareil, le visage est calé grâce à un appui frontal et à une mentonnière. Après instillation de collyres anesthésiants, une lentille de contact est placée sur l’œil pour focaliser le laser sur la capsule postérieure. Le laser, réalisé par le Dr Amélie Lecleire-Collet ou le Dr Joël Uzzan, crée une ouverture dans la capsule postérieure opacifiée. Cela permet à la lumière de passer librement jusqu’à la rétine, rétablissant une vision claire.
La procédure est rapide et indolore. Les patients retrouvent généralement une vision nette en quelques heures.
La trabéculoplastie selective au laser ou Selective Laser Trabeculoplasty (SLT)
Le SLT est un traitement utilisé pour abaisser la pression intraoculaire chez les patients atteints de glaucome à angle ouvert. Il cible sélectivement les cellules pigmentées du trabéculum (système de drainage de l’œil) sans endommager les tissus environnants. Cela améliore l’écoulement de l’humeur aqueuse, réduisant ainsi la pression oculaire.
Des collyres vous ont été prescrits pout contracter la pupille et diminuer l’inflammation et la tension oculaire. Le patient est assis devant l’appareil, le visage est calé grâce à un appui frontal et à une mentonnière. Après instillation de collyres anesthésiants, une lentille de contact est placée sur l’œil pour focaliser le laser sur le trabéculum. Des impacts laser à faible énergie sont appliqués sur le trabéculum par le Dr Joël Uzzan ou le Dr Amélie Lecleire-Collet.
La procédure est rapide, indolore et peut être répétée si nécessaire. Le patient peut reprendre ses activités normales rapidement après.
L’iridotomie périphérique au laser
L’iridotomie périphérique au laser est utilisée pour traiter ou prévenir le glaucome à angle fermé. Elle consiste à créer un minuscule orifice dans l’iris périphérique à l’aide d’un laser, permettant à l’humeur aqueuse de circuler librement entre les chambres antérieure et postérieure de l’œil. Cela réduit le risque de blocage pupillaire et d’élévation aiguë de la pression intraoculaire.
Elle est indiquée chez les patients présentant un angle irido-cornéen étroit, une crise aiguë par fermeture de l’angle, ou un glaucome chronique par fermeture de l’angle.
Des collyres vous ont été prescrits pout contracter la pupille et diminuer l’inflammation et la tension oculaire. Le patient est assis devant l’appareil, le visage est calé grâce à un appui frontal et à une mentonnière. Après instillation de collyres anesthésiants, une lentille de contact est placée sur l’œil pour focaliser le laser sur l’iris.
Ce traitement peut parfois entrainer une légère gène et une vision floue temporaires, ou une élévation transitoire de la pression intraoculaire.
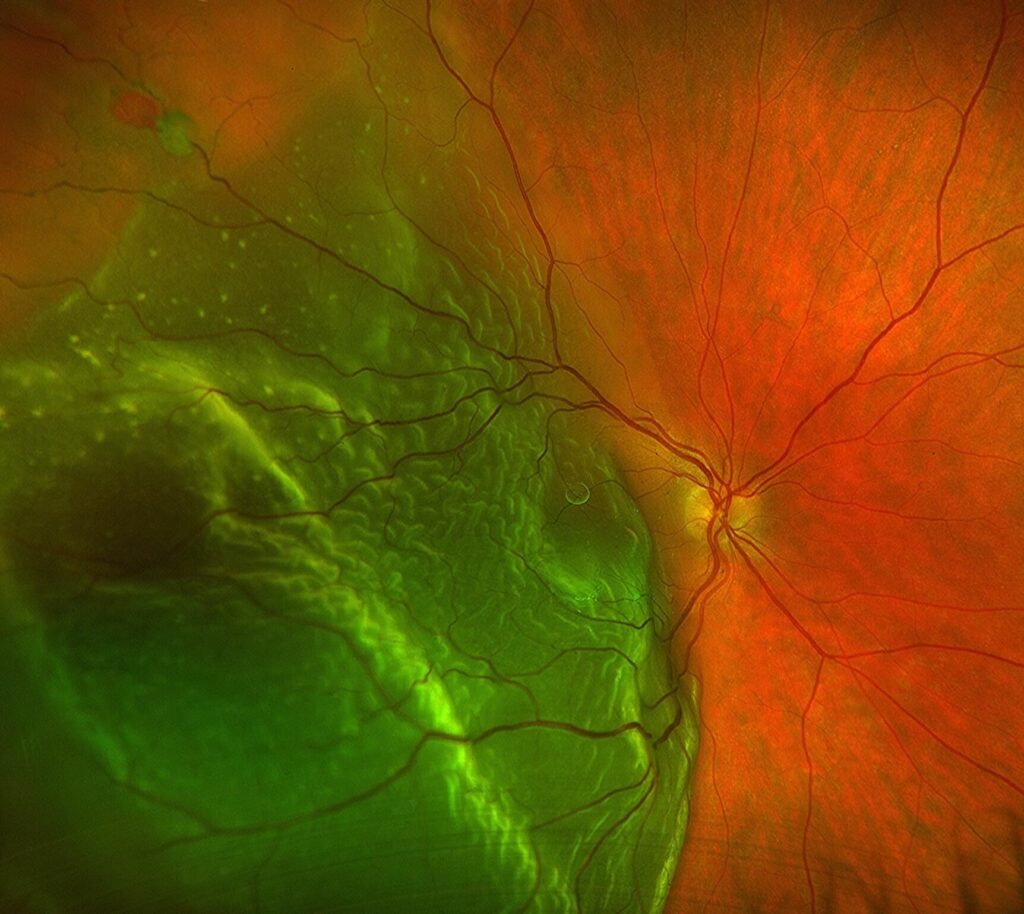
Les chirurgies de la rétine sont réalisées par le Dr Joël Uzzan pour traiter diverses pathologies rétiniennes chirurgicales, telles que le décollement de rétine, les membranes épirétiniennes, les trous maculaires, et les complications de la rétinopathie diabétique.
Les principales techniques incluent la vitrectomie, la retinopexie pneumatique, l’indentation sclérale.
Vitrectomie postérieure : La technique la plus courante, elle consiste à retirer le vitré (gel à l’intérieur de l’œil) pour accéder à la rétine. Cela permet de réparer un décollement de rétine, un trou maculaire, d’enlever une membrane épirétinienne ou une hémorragie intravitréenne.
Retinopexie pneumatique : Un gaz est injecté dans le vitré pour pousser la rétine décollée contre la paroi oculaire interne. Le patient doit maintenir une position de tête spécifique pendant plusieurs jours pour que la bulle de gaz appuie sur la zone comportant la déchirure rétinienne ou le trou maculaire. Cette technique est généralement associée à la vitrectomie lors du traitement d’un décollement de rétine ou d’un trou maculaire.
Indentation sclérale : Il s’agit d’une intervention chirurgicale consistant à fixer une bande de silicone sur la sclère pour exercer une pression externe, rapprochant ainsi la déchirure rétinienne de la paroi oculaire. Elle est utilisée pour traiter certains décollements de rétine.
Ces techniques sont généralement complétées par un traitement par cryothérapie pour fixer la rétine lors du traitement d’un décollement de rétine, ou d’un traitement par endolaser lors d’une vitrectomie pour complications de la rétinopathie diabétique,…
Risques et complications : Ces traitements peuvent entrainer l’apparition d’une cataracte, d’une déchirure rétinienne. Néanmoins, ils représentent des traitements indispensables pour améliorer le pronostic visuel de ces pathologies rétiniennes chirurgicales.
La clinique Mathilde présente un bloc opératoire dédié spécifiquement à l’ophtalmologie, comportant 4 salles d’opération.
La chirurgie de la rétine se pratique au bloc opératoire, sous anesthésie locale, réalisée avec des gouttes anesthésiantes et/ou une anesthésie sous ténonienne, et une sédation, en ambulatoire.
Après la chirurgie, des gouttes antibiotiques et anti-inflammatoires sont prescrites pour prévenir les infections et l’inflammation. L’amélioration visuelle est lente et progressive, elle prend généralement plusieurs mois.
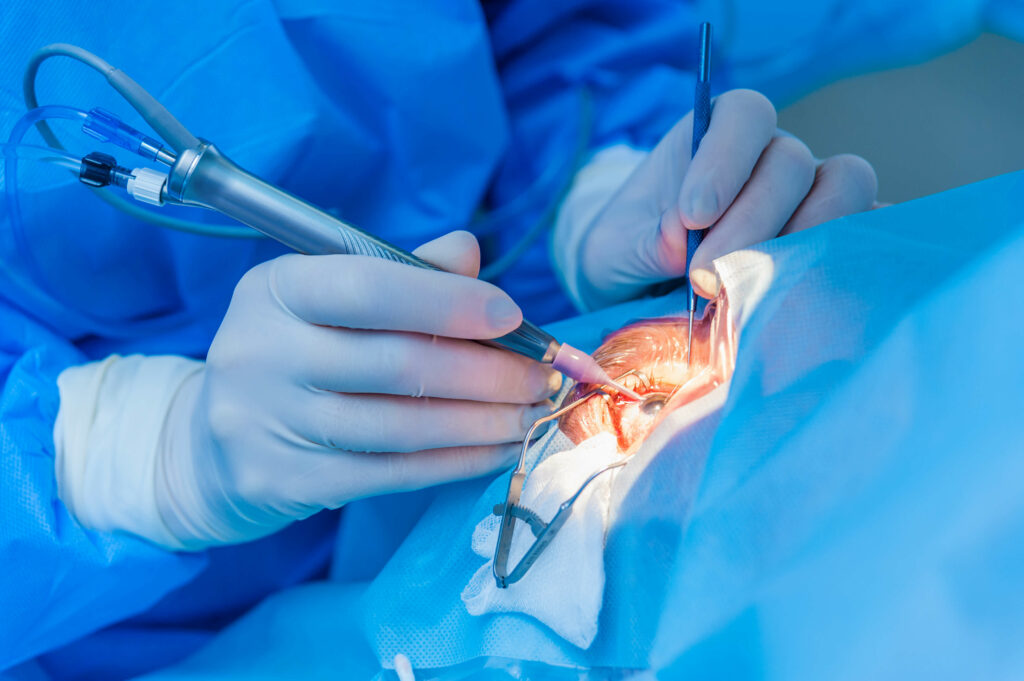
La chirurgie de la cataracte est l’une des interventions les plus fréquentes en ophtalmologie. Elle consiste à retirer le cristallin opacifié (la cataracte) et à le remplacer par une lentille intraoculaire artificielle (appelée aussi implant).
Le choix de l’implant se fait après la prise de mesures spécifiques nécessaires pour réaliser un calcul précis, et en fonction des caractéristiques de votre œil et de vos souhaits visuels.
La clinique Mathilde présente un bloc opératoire dédié spécifiquement à l’ophtalmologie, comportant 4 salles d’opération.
La chirurgie de cataracte est pratiquée par les Dr Amélie Lecleire-Collet et Joël Uzzan au bloc opératoire, sous anesthésie locale, réalisée avec des gouttes anesthésiantes et une sédation, en ambulatoire.
La technique utilisée est la phacoémulsification, qui consiste à fragmenter la cataracte à l’aide d’ultrasons avant d’aspirer les fragments. Cela permet une incision très petite, d’environ 2 mm, ce qui minimise le traumatisme. Une fois la cataracte retirée, un implant intraoculaire est inséré dans la capsule restante pour restaurer la vision. L’intervention dure généralement 15 minutes et est indolore. Les complications opératoires sont très rares.
Après la chirurgie, des gouttes antibiotiques et anti-inflammatoires sont prescrites pour prévenir les infections et l’inflammation. La récupération visuelle est rapide, généralement en quelques jours, mais la récupération complète finale prend souvent quelques semaines. Une nouvelle prescription de lunettes peut être réalisée à l’examen de contrôle final.
